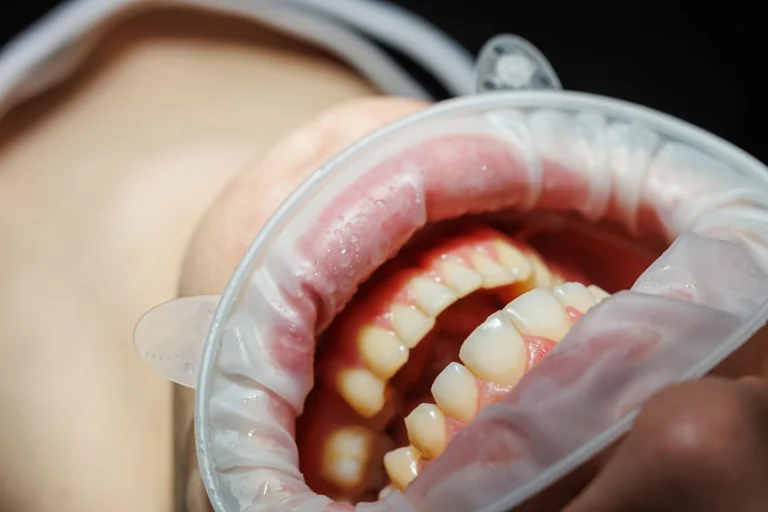
Il rapporto tra diabete e salute della bocca è molto più stretto di quanto spesso si pensi. I pazienti diabetici e parodontosi, termine comunemente usato per indicare la parodontite, sono collegati da una relazione importante: chi soffre di diabete può avere un rischio maggiore di sviluppare problemi gengivali, soprattutto quando il controllo glicemico non è stabile. Allo stesso tempo, una parodontite non trattata può contribuire ad aumentare l’infiammazione generale dell’organismo e rendere più complessa la gestione della salute orale e sistemica. La relazione tra diabete e parodontite è infatti riconosciuta come bidirezionale da fonti scientifiche e associazioni internazionali dedicate alla salute orale e metabolica.
La parodontite è una malattia infiammatoria che colpisce i tessuti di sostegno del dente: gengiva, legamento parodontale e osso. Nelle fasi iniziali può manifestarsi con gengive che sanguinano, arrossamento, gonfiore o alito cattivo. Se trascurata, può portare alla formazione di tasche gengivali, mobilità dentale e, nei casi più avanzati, perdita dei denti.
Presso lo Studio Medico Odontoiatrico Moro Amorfini a Gallarate, la salute gengivale viene valutata con attenzione, soprattutto nei pazienti che presentano fattori di rischio sistemici come il diabete. L’obiettivo non è solo “pulire i denti”, ma comprendere la situazione generale del paziente, intercettare eventuali segnali precoci e costruire un percorso di prevenzione personalizzato.
Diabete e parodontosi: perché il rischio aumenta
Nei pazienti diabetici, soprattutto quando la glicemia non è ben controllata, l’organismo può rispondere con maggiore difficoltà alle infezioni e ai processi infiammatori. Questo riguarda anche la bocca. Le gengive, infatti, sono tessuti molto sensibili all’equilibrio batterico e immunitario: quando la placca si accumula lungo il margine gengivale, i batteri possono provocare un’infiammazione che, se non trattata, può evolvere in parodontite.
Il diabete può favorire questo processo per diversi motivi. Livelli elevati di glucosio possono creare un ambiente più favorevole alla proliferazione batterica e possono influenzare la capacità dei tessuti di guarire correttamente. Inoltre, la risposta infiammatoria può risultare più intensa o meno efficace, rendendo più difficile per l’organismo controllare l’infezione gengivale. L’International Diabetes Federation segnala che le persone con diabete hanno un rischio più alto di complicanze del cavo orale, tra cui malattia gengivale e carie.
Questo non significa che ogni paziente diabetico svilupperà necessariamente la parodontite, ma indica che la prevenzione deve essere più attenta. Il controllo periodico dal dentista, l’igiene orale professionale e una corretta igiene quotidiana diventano parte integrante della gestione della salute.
Presso lo Studio Medico Odontoiatrico Moro Amorfini, il paziente viene seguito con un approccio globale: non si osserva soltanto il singolo dente, ma l’equilibrio complessivo della bocca, delle gengive e dei fattori di rischio personali.
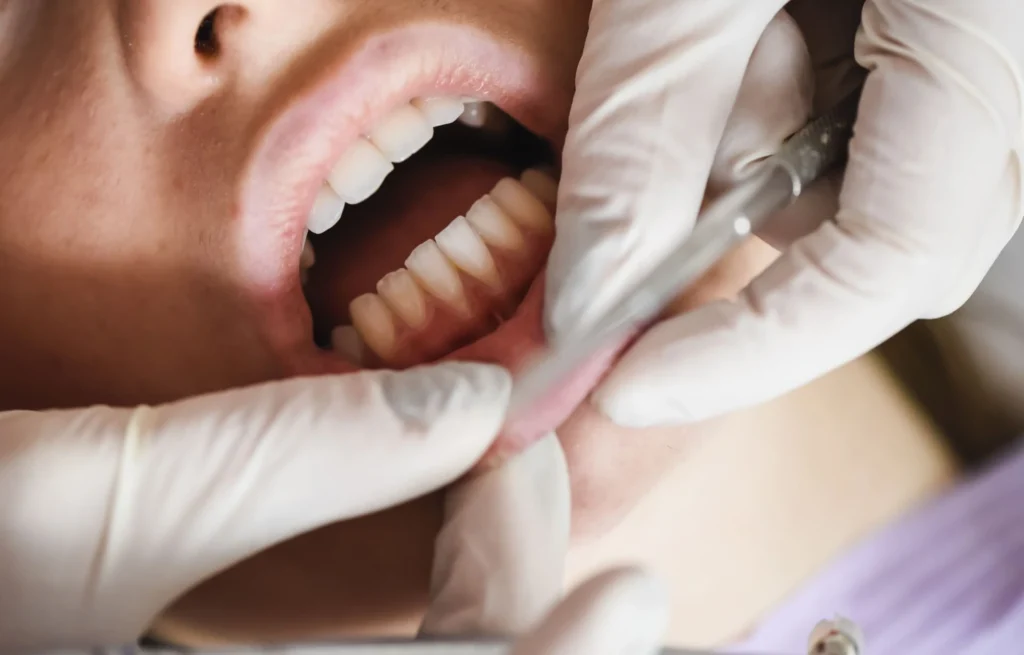
Che cos’è la parodontosi e perché oggi si parla di parodontite
Molti pazienti usano ancora la parola “parodontosi”, ma il termine più corretto in odontoiatria è parodontite. Si tratta di una malattia infiammatoria cronica che interessa i tessuti che sostengono il dente. All’inizio può essere confusa con una semplice gengivite, perché i sintomi possono sembrare lievi: gengive che sanguinano durante lo spazzolamento, arrossamento, gonfiore o fastidio.
La differenza è importante. La gengivite riguarda principalmente la gengiva ed è spesso reversibile se trattata in tempo. La parodontite, invece, può coinvolgere anche i tessuti più profondi e l’osso che sostiene i denti. Quando questo accade, possono formarsi tasche parodontali, cioè spazi tra dente e gengiva in cui i batteri si accumulano più facilmente.
Nei pazienti diabetici, una gengivite trascurata può diventare più delicata da gestire, perché i tessuti possono avere una minore capacità di recupero. Per questo motivo, anche segnali apparentemente banali non dovrebbero essere ignorati.
I campanelli d’allarme più frequenti sono:
- gengive che sanguinano spesso;
- alito cattivo persistente;
- gengive gonfie o arrossate;
- denti che sembrano più lunghi;
- sensibilità gengivale;
- mobilità dentale;
- fastidio durante la masticazione.
È fondamentale evitare rimedi fai da te, collutori scelti senza indicazione o tentativi di “disinfettare” la bocca con sostanze aggressive. La parodontite non si risolve coprendo i sintomi: serve una diagnosi accurata e un percorso controllato.
Perché la parodontite può influenzare anche la salute generale
La bocca non è un distretto separato dal resto del corpo. Un’infiammazione cronica delle gengive può contribuire ad aumentare il carico infiammatorio generale dell’organismo. Questo è uno dei motivi per cui negli ultimi anni si parla sempre più spesso del rapporto tra parodontite e malattie sistemiche.
Nel caso del diabete, il collegamento è particolarmente importante. Diversi studi descrivono una relazione bidirezionale: il diabete può aumentare il rischio e la gravità della parodontite, mentre la parodontite può rendere più complesso il controllo glicemico, perché mantiene attivo uno stato infiammatorio cronico. (PMC)
Questo non significa che la parodontite “causi” automaticamente il diabete o che curare le gengive sostituisca la terapia medica. Significa, però, che la salute orale deve essere considerata parte della salute generale, soprattutto nei pazienti con patologie sistemiche già diagnosticate.
Per un paziente diabetico, prendersi cura delle gengive può diventare un tassello del proprio equilibrio complessivo. Il dentista non sostituisce il medico diabetologo, ma può collaborare alla prevenzione delle complicanze orali e segnalare situazioni che meritano attenzione.
Presso lo Studio Medico Odontoiatrico Moro Amorfini, l’approccio multidisciplinare è un elemento importante: ogni paziente viene valutato considerando la sua storia clinica, le sue abitudini, le terapie in corso e le necessità specifiche della bocca.
Quali sintomi non deve ignorare un paziente diabetico
Un paziente diabetico dovrebbe prestare particolare attenzione ai segnali che arrivano dalle gengive. Il sanguinamento, per esempio, non dovrebbe essere considerato normale. Molte persone pensano che le gengive sanguinino perché vengono spazzolate con troppa energia, ma spesso il sanguinamento è il segno di un’infiammazione già presente.
Anche l’alito cattivo persistente può essere un segnale importante, soprattutto quando non migliora con la normale igiene quotidiana. Può dipendere dall’accumulo di batteri nelle tasche gengivali o da una placca non rimossa correttamente negli spazi interdentali.
Un altro segnale da non sottovalutare è la sensazione di denti che si muovono o che sembrano cambiare posizione. Nelle forme più avanzate di parodontite, infatti, il supporto osseo può ridursi e i denti possono perdere stabilità.
Il paziente diabetico dovrebbe inoltre fare attenzione a:
- gengive che si ritirano;
- aumento della sensibilità dentale;
- dolore durante la masticazione;
- presenza di pus tra dente e gengiva;
- sensazione di bocca secca;
- ferite che guariscono lentamente;
- maggiore accumulo di tartaro.
La secchezza orale, più frequente in alcuni pazienti diabetici o in chi assume determinate terapie, può aumentare il rischio di carie e irritazioni, perché la saliva ha un ruolo protettivo importante. Anche per questo motivo, la valutazione odontoiatrica periodica è utile: consente di capire se i sintomi sono occasionali o se indicano un problema più profondo.
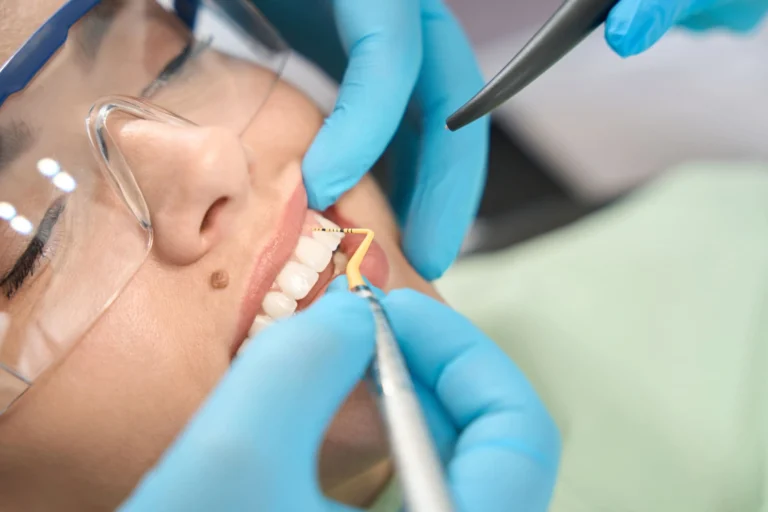
Come si diagnostica la parodontite nei pazienti diabetici
La diagnosi di parodontite non può essere fatta guardando semplicemente le gengive allo specchio. Serve una valutazione professionale. Durante la visita, il dentista può controllare lo stato delle gengive, la presenza di tartaro, il sanguinamento, la mobilità dei denti e la profondità delle eventuali tasche parodontali.
Uno degli strumenti principali è il sondaggio parodontale, che permette di misurare lo spazio tra dente e gengiva. Quando questo spazio è più profondo del normale, può indicare la presenza di tasche in cui i batteri si accumulano e mantengono attiva l’infiammazione.
A seconda del caso, possono essere utili esami radiografici per valutare il livello dell’osso che sostiene i denti. Presso lo Studio Medico Odontoiatrico Moro Amorfini sono disponibili tecnologie diagnostiche come radiologia digitale, panoramica e CBCT, utili quando il caso richiede un approfondimento mirato.
Nei pazienti diabetici, la diagnosi deve essere ancora più accurata perché la parodontite può progredire in modo più complesso se non viene intercettata. Inoltre, è importante raccogliere informazioni sulla storia clinica del paziente: tipo di diabete, controllo glicemico, farmaci assunti, eventuali altre patologie e abitudini come il fumo.
Queste informazioni non servono per “complicare” la visita, ma per personalizzare il percorso. Una bocca con parodontite iniziale richiede un approccio diverso rispetto a una bocca con tasche profonde, mobilità dentale o precedenti episodi di perdita dei denti.
Come prevenire la parodontosi se si ha il diabete
La prevenzione è il punto centrale per i pazienti diabetici. Anche quando non ci sono sintomi evidenti, è consigliabile mantenere controlli regolari dal dentista e sedute di igiene orale professionale con una frequenza personalizzata. Non tutti i pazienti hanno bisogno degli stessi tempi: alcuni possono essere seguiti con richiami standard, mentre altri richiedono controlli più ravvicinati.
A casa, l’igiene orale deve essere costante e corretta. Lavare i denti due o più volte al giorno non basta se la tecnica non è efficace o se gli spazi interdentali vengono trascurati. La placca si accumula facilmente tra un dente e l’altro, proprio dove lo spazzolino fatica ad arrivare. Per questo motivo, filo interdentale, scovolini o altri strumenti devono essere consigliati in base alla bocca del paziente.
È importante evitare prodotti scelti autonomamente con l’idea di “curare” la parodontite. Alcuni collutori possono essere utili solo in situazioni specifiche e per tempi indicati dal professionista, ma non sostituiscono la rimozione professionale di placca e tartaro. Allo stesso modo, rimedi casalinghi aggressivi possono irritare i tessuti e peggiorare la sensibilità.
Per prevenire la parodontite, un paziente diabetico dovrebbe:
- mantenere controlli odontoiatrici regolari;
- eseguire l’igiene orale professionale quando indicato;
- seguire le istruzioni domiciliari personalizzate;
- non ignorare il sanguinamento gengivale;
- informare il dentista della propria condizione diabetica;
- evitare il fumo, quando possibile;
- collaborare con il medico curante per il controllo glicemico.
Presso lo Studio Medico Odontoiatrico Moro Amorfini, l’igiene orale viene impostata come percorso di mantenimento, non come singolo appuntamento isolato.
Quali trattamenti possono aiutare in caso di parodontite
Il trattamento della parodontite dipende dalla gravità del caso. Nelle situazioni iniziali, può essere sufficiente un percorso di igiene professionale più approfondito, associato a istruzioni domiciliari precise e controlli ravvicinati. Quando sono presenti tasche parodontali più profonde, può essere necessario intervenire con terapie parodontali mirate.
La prima fase consiste spesso nel ridurre la carica batterica attraverso la rimozione professionale di placca e tartaro sopra e sotto il margine gengivale. Questo permette ai tessuti di disinfiammarsi e consente al dentista di rivalutare la risposta della bocca dopo un certo periodo.
Nei casi più complessi, possono essere necessari trattamenti ulteriori, sempre valutati in base alla situazione clinica. L’obiettivo è controllare l’infiammazione, stabilizzare i tessuti e preservare i denti naturali quando possibile.
Nei pazienti diabetici, la collaborazione del paziente è fondamentale. Il trattamento in studio può migliorare la situazione gengivale, ma il mantenimento quotidiano e i richiami periodici sono decisivi per evitare recidive. Una parodontite trattata ma non mantenuta può riattivarsi nel tempo.
È importante chiarire che non esiste una soluzione unica valida per tutti. La parodontite non si cura con un prodotto miracoloso, né con una semplice pulizia occasionale se il problema è già avanzato. Serve una diagnosi, un piano terapeutico e un programma di mantenimento.
Presso lo Studio Medico Odontoiatrico Moro Amorfini, l’approccio alla parodontologia tiene conto della salute generale del paziente, con particolare attenzione a chi presenta diabete o altri fattori di rischio sistemici.
Pazienti diabetici e impianti dentali: perché le gengive vanno controllate prima
Un paziente diabetico può chiedersi se sia possibile affrontare trattamenti odontoiatrici complessi, come l’implantologia. La risposta dipende dalla situazione generale, dal controllo del diabete, dalla salute della bocca e dalla presenza o meno di parodontite attiva.
Prima di pensare a un impianto dentale, è fondamentale valutare le gengive e l’osso. Se un dente è stato perso a causa della parodontite, non basta sostituirlo: bisogna capire perché è stato perso e se l’infiammazione è ancora presente. Inserire un impianto in una bocca con infezione gengivale non controllata può aumentare il rischio di complicazioni nel tempo.
Per questo, presso lo Studio Medico Odontoiatrico Moro Amorfini, l’implantologia viene preceduta da una diagnosi accurata. Il paziente viene valutato nella sua salute orale generale, con attenzione particolare ai fattori di rischio parodontale. Questo approccio è ancora più importante nei pazienti diabetici, perché la stabilità dei tessuti e la capacità di guarigione sono aspetti da considerare con cura.
La salute delle gengive è importante anche dopo l’inserimento degli impianti. L’impianto non può cariarsi, ma i tessuti attorno all’impianto possono infiammarsi. Per questo i controlli periodici e l’igiene professionale sono fondamentali anche nei pazienti riabilitati con impianti.
La prevenzione, in questo caso, non serve solo a proteggere i denti naturali, ma anche a mantenere nel tempo il lavoro eseguito.
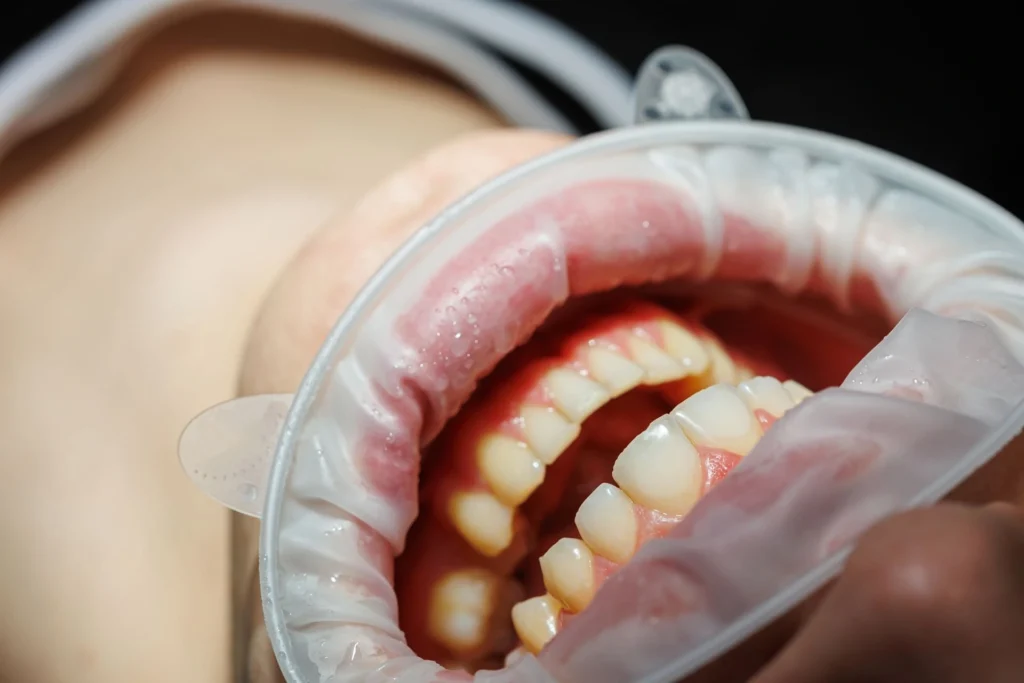
Perché evitare rimedi fai da te per gengive e parodontosi
Quando le gengive sanguinano o fanno male, alcuni pazienti cercano soluzioni rapide online: collutori, bicarbonato, acqua ossigenata, limone, strumenti per rimuovere il tartaro a casa o prodotti che promettono di “rigenerare” le gengive. Questi metodi sono sconsigliati.
La parodontite è una malattia infiammatoria che richiede diagnosi e trattamento professionale. Coprire temporaneamente l’alito cattivo o ridurre per qualche giorno il sanguinamento non significa aver risolto il problema. Anzi, ritardare la visita può permettere alla malattia di progredire.
Alcuni rimedi fai da te possono irritare le mucose, alterare lo smalto, aumentare la sensibilità o creare piccole lesioni. Anche tentare di rimuovere il tartaro autonomamente è rischioso: senza strumenti adeguati e senza conoscenza clinica, si possono danneggiare gengive e superfici dentali.
Il paziente può fare moltissimo per la propria salute orale, ma deve farlo nel modo corretto: spazzolamento efficace, strumenti interdentali adatti, controlli regolari e indicazioni personalizzate. La terapia, invece, deve essere affidata al dentista e all’igienista dentale.
Questo vale ancora di più per i pazienti diabetici, nei quali le infezioni e le infiammazioni non devono essere sottovalutate. Un piccolo sanguinamento ripetuto nel tempo può essere il segnale di un problema che merita attenzione.
Presso lo Studio Medico Odontoiatrico Moro Amorfini, il paziente viene accompagnato con spiegazioni chiare, perché comprendere il problema è il primo passo per curarlo e prevenirne il peggioramento.
Conclusione: pazienti diabetici e parodontosi
Il rapporto tra pazienti diabetici e parodontosi deve essere affrontato con attenzione, prevenzione e diagnosi precoce. Il diabete può aumentare il rischio di infiammazioni gengivali e parodontite, soprattutto quando il controllo glicemico non è stabile. Allo stesso tempo, una parodontite non trattata può contribuire a mantenere uno stato infiammatorio che rende più delicata la gestione della salute generale.
La buona notizia è che molto si può fare. Controlli periodici, igiene orale professionale, istruzioni domiciliari personalizzate e attenzione ai primi segnali permettono di proteggere denti e gengive nel tempo. Il paziente diabetico non deve aspettare dolore, mobilità dentale o sanguinamento importante per rivolgersi al dentista: la prevenzione è più efficace quando viene iniziata prima che il problema diventi avanzato.
Presso lo Studio Medico Odontoiatrico Moro Amorfini a Gallarate, la parodontologia viene affrontata con un approccio globale, empatico e multidisciplinare, valutando la bocca del paziente insieme ai suoi fattori di rischio personali.
Se hai il diabete, noti gengive che sanguinano o non fai un controllo da tempo, contatta lo Studio per prenotare una visita e capire qual è il percorso più adatto alla tua salute orale.